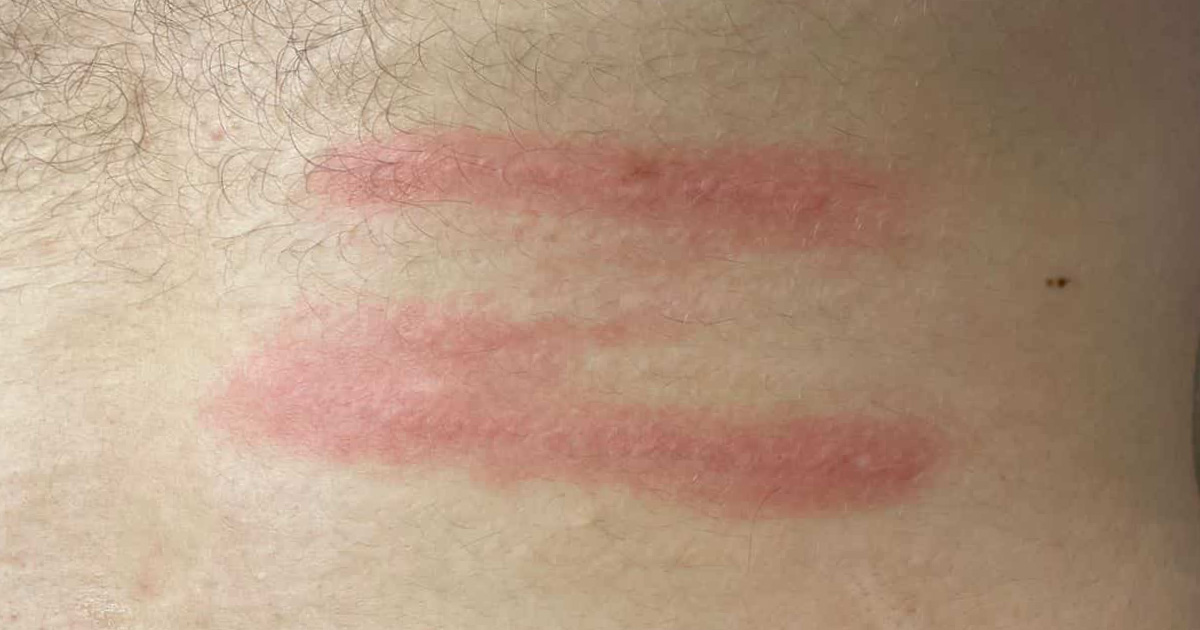
Аллергическая реакция после камуфляжа растяжек: причины, риски и тактика мастера
Аллергия после камуфляжа растяжек — редкое, но возможное осложнение, о котором важно говорить открыто.
Иногда эстетическая процедура становится началом длительной иммунной реакции, особенно если кожа изначально имеет повышенную чувствительность.
Ко мне обратился мужчина, который 6–7 месяцев назад сделал камуфляж растяжек бежевым пигментом. Сразу после имплантации пигмента появилась реакция — зуд, жжение, ощущение внутреннего воспаления. Клиент решил, что это нормальный посттравматический ответ кожи на иглу. Однако спустя полгода симптомы не исчезли.
План статьи (аллергия после камуфляжа растяжек)
История случая
Kак рассказывает клиент – после процедуры камуфляжа, «заклеили специальной плёнкой, три дня не снимал, неделю не мочил эту область». В качестве ухода применял Бепантен.
Клиент подчёркивает, что относился к зоне бережно: «не чесал, ничего не делал с ней».Однако уже в момент внесения пигмента (со слов клиента) он почувствовал, что реакция отличается от обычной посттравматической. Зуд и лёгкое жжение появились сразу после процедуры и не исчезли ни через неделю, ни через месяц. Клиент почувствовал как проявляется аллергия после камуфляжа.
Со временем были предприняты попытки медикаментозной коррекции. Сначала использовался Акридерм. Дополнительно — антигистаминные препараты, которые клиент принимает на постоянной основе из-за хронического дерматита: «Лоратадин пью уже как года три».
В отдельные периоды были подключены системные глюкокортикостероиды — дексаметазон. Хочу подчеркнуть: это сильный гормональный противовоспалительный препарат, применяемый при тяжёлых аллергических и аутоиммунных реакциях. Однако даже на фоне его приёма выраженного улучшения не произошло. Со слов клиента — «ни хуже, ни лучше не стало».
Реакция не уменьшалась. Аллергия после камуфляжа проявлялась и клиент это чувствовал.
При этом визуально кожа выглядела относительно спокойно: без мокнутия, язвенных дефектов или выраженного отёка. Однако субъективно сохранялось стойкое ощущение внутреннего воспаления: «Я чувствую, что внутри происходит какая-то реакция».
Важно учитывать, что ещё до процедуры у клиента имелся хронический дерматит и длительный приём антигистаминных препаратов. Это означает, что кожа изначально находилась в состоянии повышенной реактивности, с нарушенным барьером, а иммунная система — в состоянии постоянной медикаментозной регуляции.
Даже лёгкие косметические процедуры у таких пациентов могут вызывать нестандартные реакции. В нашем случае речь идёт не просто о поверхностном воздействии, а о внутрикожной имплантации пигмента в рубцово-изменённую ткань растяжек — что стало дополнительным триггером как внутреннего, так и внешнего раздражения кожи.
План статьи (аллергия после камуфляжа растяжек)
1- Состав использованного пигмента
2 — Аллергия после камуфляжа растяжек: аллергия замедленного типа и реакция на инородное тело: в чём разница?
3 — Начало реакции
4 — Ошибки тактики
5 — Нужно ли выводить пигмент?
6 — Возможные варианты удаления
7 — Использование ремуверов. Аллергия после камуфляжа растяжек
Состав использованного пигмента
В составах пигментов для камуфляжа могут быть компоненты, которые вызывают аллергию;
Пигмент, которым делали камуфляж растяжек:
CI 56300, CI 77891 (Titanium Dioxide),
CI 73907, CI 74265
Propylene Glycol, Water
Glycerin, Hamamelis Virginiana
Разберём, что здесь может быть триггером.
1. Пигменты (CI-коды)
Некоторые органические красители (CI 56300, CI 73907, CI 74265) могут вызывать отсроченные гиперчувствительные реакции, особенно при внутрикожной имплантации.
Даже если краситель разрешён для косметики, это не равно его полной иммунной нейтральности при дермопигментации.
2. Titanium Dioxide (CI 77891)
Сам по себе редко даёт аллергию, но при определённых условиях может провоцировать гранулематозные реакции или усиливать локальный иммунный ответ.
3. Propylene Glycol: реальный триггер или второстепенный фактор?
Один из частых контактных аллергенов.
При поверхностном нанесении вызывает контактный дерматит, при внутрикожном введении — может поддерживать хроническое раздражение.
Propylene Glycol (пропиленгликоль) — хорошо известный компонент косметической и медицинской индустрии. Он широко используется как растворитель, стабилизатор и увлажняющий агент. Его можно встретить в косметике, дерматологических мазях, антисептиках и, конечно, в пигментах для перманентного макияжа.
С дерматологической точки зрения пропиленгликоль относится к известным контактным аллергенам. Он регулярно выявляется при патч-тестировании и может вызывать как ирритантный контактный дерматит (реакцию раздражения), так и аллергический контактный дерматит замедленного типа (тип IV).
Особенно чувствительны к нему пациенты с нарушенным кожным барьером — при атопическом дерматите, хроническом воспалении кожи, повышенной реактивности сосудов. В таких случаях даже стандартные концентрации вещества могут провоцировать дискомфорт, зуд и покраснение.
Однако при анализе осложнений после дермопигментации важно разделять поверхностный контакт и внутрикожную имплантацию.
В пигментах пропиленгликоль выполняет вспомогательную функцию — он является растворителем и транспортной средой для красителей. После введения пигмента в кожу он не фиксируется в тканях так, как сами пигментные частицы. Он частично диффундирует и постепенно выводится.
На сегодняшний день нет убедительных доказательств того, что именно пропиленгликоль способен самостоятельно поддерживать длительное хроническое воспаление в течение месяцев после процедуры. А у нас реакция у клиента — пол года.
Тем не менее полностью исключать его роль нельзя. У сенсибилизированных пациентов он может:
- выступать дополнительным триггером иммунной реакции
- усиливать локальное раздражение
- поддерживать воспалительный фон на раннем этапе заживления
Но если реакция сохраняется на протяжении шести месяцев, клиническая логика подсказывает, что речь, скорее всего, идёт не только о растворителе. Длительный воспалительный процесс чаще связан с иммунным ответом на сам пигмент или с реакцией на инородное тело.
В контексте данного случая (описана ситуация выше – аллергия после камуфляжа).
У клиента имеется хронический дерматит и длительный приём антигистаминных препаратов. Реакция началась сразу в момент имплантации пигмента. Системные глюкокортикостероиды не дали выраженного эффекта.
Такое сочетание факторов больше напоминает: гиперчувствительность замедленного типа к компоненту пигмента или реакцию иммунной системы на инородный материал, чем изолированную реакцию на пропиленгликоль.
Именно поэтому в подобных ситуациях мастеру важно мыслить не в категории «какой ремувер использовать», а в категории «какой иммунный механизм сейчас запущен».
4. Hamamelis Virginiana
Hamamelis Virginiana (гамамелис) — натуральный растительный компонент. Несмотря на распространённое мнение о «мягкости» растительных экстрактов, у пациентов с дерматитом и повышенной кожной чувствительностью он может действовать как сенсибилизатор и усиливать воспалительную реакцию.
Аллергия после камуфляжа растяжек. Аллергия замедленного типа и реакция на инородное тело: в чём разница?
Когда после имплантации пигмента сохраняется зуд, дискомфорт или хроническое воспаление, важно понять: что именно происходит в коже? Два механизма могут выглядеть похоже, но имеют разную природу. Подробно разберу каждый тип.
1. Аллергия замедленного типа (гиперчувствительность IV типа)
Это иммунная реакция, которая развивается не мгновенно, а через часы или дни после контакта с веществом. Она связана не с антителами, а с Т-лимфоцитами — клетками иммунной системы.
Как это работает? Организм «узнаёт» компонент пигмента как чужеродный. Иммунная система формирует клеточную реакцию и начинает поддерживать воспаление в месте контакта.
Клинические признаки: зуд, покраснение, уплотнение, иногда — шелушение, реакция может сохраняться месяцами. Важно: внешняя картина может быть умеренной, но субъективный дискомфорт выраженный.
Особенность: реакция может возникать даже на небольшое количество вещества.
И она может не реагировать полностью на антигистаминные препараты, потому что механизм — клеточный, а не гистаминовый.
2. Реакция на инородное тело
Это не аллергия в классическом понимании. Когда в кожу вводится пигмент, иммунная система воспринимает его как инородный материал. В норме организм «изолирует» частицы пигмента макрофагами, и процесс стабилизируется. Но иногда иммунная система продолжает активную реакцию.
Как это работает? Макрофаги и другие клетки иммунитета пытаются «утилизировать» пигмент, но не могут его разрушить. Возникает хронический локальный воспалительный процесс.
Клинические признаки: ощущение внутреннего давления, длительное покраснение, возможны уплотнения, иногда формируются гранулёмы. Зуд может быть, но не всегда является ведущим симптомом.
Главные различия
| Аллергия замедленного типа | Реакция на инородное тело |
|---|---|
| Иммунная реакция на конкретный компонент | Иммунный ответ на сам факт присутствия материала |
| Запускается Т-клетками | Запускается макрофагами |
| Может быть связана с сенсибилизацией | Не требует предварительной сенсибилизации |
| Может усиливаться при повторном контакте | Сохраняется, пока материал находится в тканях |
Сенсибилизация — это процесс, при котором иммунная система запоминает вещество как потенциально опасное. То есть первый контакт может пройти почти незаметно, но организм «отмечает» этот компонент. А при повторном контакте реакция уже становится выраженной. Проще говоря – Сенсибилизация — это повышенная чувствительность, которая формируется со временем. Иммунная система как будто говорит: «Я уже знаю это вещество. В следующий раз буду реагировать активнее»
В контексте нашего случая:
У клиента: хронический дерматит, реакция началась сразу, длительное сохранение симптомов, слабый ответ на антигистаминные, отсутствие выраженных внешних проявлений
Это может указывать на:
- гиперчувствительность замедленного типа к компоненту пигмента
или - хронический воспалительный ответ на инородное тело
Иногда оба механизма могут сочетаться.
Почему это важно для мастеров важно разобраться:
Если это аллергия — важно выявить конкретный триггер.
Если это реакция на инородное тело — основным фактором остаётся сам пигмент.
И самое главное: в обоих случаях агрессивное удаление на фоне активного воспаления может усугубить ситуацию.
Начало реакции. Аллергия после камуфляжа растяжек
Почему реакция началась сразу?
Это ключевой момент.
Клиент описывает, что зуд появился сразу при внесении пигмента.
Это может говорить о:
- уже существующей сенсибилизации
- нарушенном кожном барьере (дерматит)
- гиперреактивной иммунной системе
- возможной реакции на вспомогательные компоненты состава
Важно понимать: стрии — это рубцово-изменённая ткань. С точки зрения дерматологии стрии (striae distensae) представляют собой форму атрофического рубца. В этой зоне изменена структура коллагеновых и эластиновых волокон, нарушено кровоснабжение, снижена толщина дермы и отличается иммунная реактивность тканей.
Рубцовая ткань не ведёт себя как здоровая кожа. Её сосудистый ответ, способность к регенерации и иммунная реакция могут быть непредсказуемыми. Именно поэтому вмешательство в такую зону требует особой осторожности.
И здесь я хочу обозначить свою профессиональную позицию.За последние годы ко мне всё чаще обращаются клиенты после камуфляжа растяжек — с жалобами на нестабильный цвет, усиление контраста стрий, пятнистость, серый или желтоватый оттенок, хроническое покраснение, а в отдельных случаях — иммунные реакции.
С научной точки зрения камуфляж стрий — это вмешательство в уже структурно ослабленную ткань. Пигмент не восстанавливает коллагеновую матрицу. Он лишь оптически маскирует дефект. 4кОднако стрии — это прежде всего дерматологическая проблема структуры ткани, а не только цвета.
Поэтому я убеждена: пигментация растяжек не должна рассматриваться как первичный метод коррекции. На первом этапе целесообразно работать с самой тканью:
- стимулировать ремоделирование
- улучшать микроциркуляцию
- укреплять дермальный каркас
- снижать воспалительный фон
И только после стабилизации состояния кожи, при отсутствии противопоказаний и иммунной реактивности, можно осторожно рассматривать вопрос о камуфляже.
Камуфляж — это завершающий этап эстетической коррекции, а не базовое решение проблемы. Когда пигмент вводится в рубцовую ткань без учёта её биологии, риск осложнений возрастает. И в случае повышенной иммунной чувствительности организм может воспринимать имплантацию как дополнительную травму. Поэтому вопрос не только в технике введения, но и в правильной последовательности действий.
Антигистаминные не помогли – почему?
Это один из самых важных моментов в этой истории.
Клиент длительно принимал лоратадин, использовал гормональные мази, а в определённый период даже применял сильный системный препарат — дексаметазон. Это уже не «лёгкая поддержка», а серьёзное вмешательство в работу иммунной системы.
И при всём этом выраженного улучшения не произошло. Именно этот факт заставляет задуматься: возможно, речь идёт не о «обычной» аллергии.
Классическая аллергическая реакция связана с выбросом гистамина — вещества, которое вызывает зуд, покраснение и отёк. Когда человек принимает антигистаминный препарат, он блокирует действие гистамина, и симптомы уменьшаются. Это понятный и достаточно предсказуемый механизм.
В нашем случае этого не произошло. Зуд не исчез, ощущение внутреннего раздражения сохранялось. Значит, механизм может быть другим.
Почему так произошло?
Иногда организм реагирует не через гистамин, а через другие клетки иммунной системы. Такая реакция называется замедленной. Она развивается иначе и может сохраняться длительно. Воспаление поддерживается не «быстрым» выбросом медиаторов, а клеточной активностью глубже в тканях. Антигистаминные препараты в таких случаях почти не помогают, потому что проблема не в гистамине. Кожа при этом может выглядеть относительно спокойно, без яркой сыпи или отёка, но ощущение дискомфорта остаётся.
Есть и другой механизм — реакция на инородный материал. Когда в кожу вводится пигмент, организм воспринимает его как чужеродный. В большинстве случаев иммунная система изолирует частицы, и процесс стабилизируется. Но если кожа изначально чувствительная или есть хронический дерматит, иммунная система может продолжать реагировать. Тогда возникает постоянное ощущение внутреннего раздражения — без выраженной острой картины, но с дискомфортом, который не проходит месяцами. Препараты могут временно снижать симптомы, но не устраняют саму причину — пигмент остаётся в ткани.
Наконец, возможна локальная реакция на один из компонентов пигмента. Иммунная система может «распознать» его как чужеродный и поддерживать воспалительный процесс. Снаружи кожа выглядит почти нормально, но на глубинном уровне продолжается работа иммунных клеток.
Почему это важно понимать? – Если реакция не связана с гистамином, увеличение дозы антигистаминных препаратов проблему не решит. А если воспаление поддерживается самим пигментом, агрессивные попытки удаления на фоне активной реакции могут усилить раздражение.
В подобных ситуациях важно не просто подавить симптомы любой ценой, а разобраться, какой именно иммунный механизм запущен. Только тогда можно выбрать правильную, безопасную тактику дальнейших действий.
Логичный следующий вопрос — нужно ли срочно удалять пигмент или сначала стабилизировать кожу?
Ошибки тактики. Аллергия после камуфляжа растяжек
Заклеивание зоны окклюзионной плёнкой на 3 дня — при камуфляже стрий это спорный протокол.
Рубцовая ткань имеет иную микроциркуляцию и барьерную функцию. Длительная окклюзия может усиливать воспалительный ответ и создавать дополнительную нагрузку на ткань.
Работа без предварительного тестирования у пациента с хроническим дерматитом — фактор риска.
Повышенная реактивность кожи требует индивидуального подхода.
Повторное вмешательство кислотным ремувером на фоне уже существующей реакции — потенциально усугубляющий фактор.
Удаление кислотным ремувером при активной иммунной реакции может усилить воспаление, поскольку происходит повторная травматизация ткани и дополнительная стимуляция иммунной системы.
Нужно ли выводить пигмент? Аллергия после камуфляжа растяжек
Если реакция сохраняется 6 месяцев, стратегия не должна быть импульсивной.
Первый шаг — не удаление.
Первый шаг — диагностика.
Первое: Консультация дерматолога
Необходимо исключить:
- контактную аллергию
- гранулематозную реакцию
- хронический дерматит в стадии обострения
- аутоиммунный компонент
Иногда требуется дерматоскопия, иногда — биопсия (в редких случаях).
Второе: Патч-тестирование
Тестирование на компоненты пигмента помогает понять, есть ли специфическая сенсибилизация.
Без этого начинать агрессивные процедуры небезопасно.
Важно: Не начинать активное удаление в фазе воспаления
Любой ремувер или лазер при активном воспалении может:
- усилить иммунный ответ
- спровоцировать усиление зуда
- увеличить риск рубцевания
Сначала — стабилизация кожи.
Потом — решение о методе удаления.
Возможные варианты удаления. Аллергия после камуфляжа растяжек
Тактика наблюдения
Иногда при стабилизации иммунного фона реакция постепенно уменьшается.
Лазерное удаление (после стабилизации)
Лазерное удаление работает не «в целом по татуажу», а по физике: луч должен попасть в частицы пигмента, поглотиться ими и вызвать их фрагментацию (разрушение на более мелкие части), после чего организм постепенно выводит эти фрагменты. Поэтому прогноз зависит от того, какие именно пигменты введены и как они ведут себя при лазерной энергии.
Для процедуры использовался состав – органических красителей и неорганического белого пигмента:
- CI 56300 (часто встречается как органический жёлтый пигмент, Pigment Yellow 138)
- CI 73907 (часто встречается как органический красный компонент, используется в красных/розовых дисперсиях)
- CI 74265 (зелёный/хлорированный пигмент, который нередко упоминают в контексте «технических» заменителей; сам факт его применения в тату-индустрии отдельно обсуждается в проф. источниках)
- CI 77891 (Titanium Dioxide) — диоксид титана, белый/осветляющий компонент.
1) Органические пигменты (CI 56300 / CI 73907 / CI 74265) — чаще «разбиваются», но непредсказуемо
Органические красители в целом действительно чаще поддаются лазерному воздействию лучше, чем некоторые неорганические. Но проблема в том, что они:
- могут быть смесью частиц разного размера
- часто присутствуют вместе с «осветляющими» добавками (как здесь)
- при разрушении могут давать неравномерное изменение тона (пятнистость, уход в серый/грязный оттенок), особенно в телесных камуфляжах.
То есть лазер может частично «двигать» органику, но эстетически результат иногда становится менее предсказуемым — особенно на рубцовой ткани.
2) CI 77891 (диоксид титана) — ключевой нюанс: плохой ответ и риск потемнения
Диоксид титана — это не «цвет», а белый, светорассеивающий минерал, который добавляют, чтобы сделать оттенок бежевым/телесным и перекрывающим. И именно он часто становится причиной того, что: татуировки/ПМУ плохо отвечают на лазер либо вместо осветления могут темнеть (так называемое «парадоксальное потемнение»), особенно в светлых/телесных оттенках.
В классической статье Ross et al. описывается, что титан (TiO₂) “перепредставлен” в татуировках, которые отвечают на лазер плохо, и что часть таких случаев может давать ухудшение/потемнение.
Современные обзоры также подчёркивают проблему TiO₂: он часто добавляется в жёлтые/телесные смеси и связан с феноменом потемнения и резистентности к Nd:YAG и др. подходам.
Практический вывод:
в «бежевых» камуфляжах (а бежевый почти всегда = смесь + белый компонент) лазер может: частично разрушать органические красители,
- но при наличии TiO₂ давать не то осветление, которого ждёт пациент, а сдвиг в «грязный/серый/тёмный» тон или стойкий остаток.
3) Почему нельзя выбирать лазер «наугад»
Здесь не один пигмент, а композиция.
И поведение смеси при лазере — это всегда «сумма реакций»: органика может фрагментироваться, а TiO₂ может мешать прогнозу (светорассеяние, слабое поглощение, риск потемнения). Поэтому перед любыми шагами логична профессиональная тактика:
- оценить клинику (есть ли активное воспаление/дерматит)
- стабилизировать кожу
- собрать полную информацию по составу
- и только потом делать решение о лазере с обязательным тест-участком, а не «сразу по всей зоне».
Информация для клиента:
«В смеси присутствуют органические красители (CI 56300, CI 73907, CI 74265), которые теоретически могут частично фрагментироваться под воздействием лазерной энергии. Однако одновременно в составе содержится диоксид титана (CI 77891) — компонент, придающий телесному оттенку плотность и укрывистость. Именно диоксид титана описан в дерматологической литературе как фактор, осложняющий лазерное удаление: он плохо разрушается, может рассеивать свет и в ряде случаев давать парадоксальное потемнение пигмента после воздействия определённых длин волн. Поэтому при таком составе выбор лазера не может быть стандартным — он должен основываться на точном понимании компонентов смеси, состоянии кожи и обязательном тестовом участке перед полноценной процедурой»
Использование ремуверов. Аллергия после камуфляжа растяжек
Если речь идёт о химическом удалении, важно понимать:
- агрессивные кислотные составы на фоне активного воспаления противопоказаны
- щелочные ремуверы также могут усиливать раздражение
- состав должен быть максимально контролируемым и применяться только после стабилизации кожи
На практике для работы с пигментами, содержащими диоксид титана, чаще рассматриваются: мягкие щелочные ремуверы, комбинированные осмотические составы, техники контролируемого поверхностного выведения.
Но ключевой момент — это не выбор «самого сильного» средства, а выбор минимально травматичной тактики.
Что, на мой взгляд, важно в составе ремуверов?
При работе в рубцовой ткани и на фоне иммунной реактивности я бы обращала внимание на:
- отсутствие агрессивных фенольных компонентов
- отсутствие высококонцентрированных кислот
- минимальное количество потенциальных сенсибилизаторов
- контролируемый pH
- отсутствие сильных сосудистых раздражителей
И главное — поэтапность и мягкая работа.
Важный вывод
Когда в составе пигмента присутствует диоксид титана, а ткань уже воспалена, задача усложняется. Иногда более безопасной стратегией становится не немедленное удаление, а:
- стабилизация дерматита
- снижение иммунной реактивности
- выжидательная тактика
- и только потом — осторожная коррекция
Потому что при гиперреактивной коже каждое повторное вмешательство может усиливать патологический круг воспаления.
Информация для мастеров
Камуфляж стрий — это не просто «закрасить светлую линию». Это вмешательство в рубцово-изменённую ткань, где:
- нарушена структура коллагена
- изменена микроциркуляция
- отличается иммунная реактивность
- возможен хронический воспалительный фон
Стрии — это не косметический дефект цвета. Это дерматологически изменённая ткань. Работа в такой зоне требует:
- понимания биологии рубца
- оценки общего иммунного статуса клиента
- тщательного сбора анамнеза
- взвешенного решения о целесообразности пигментации
Пациенты с хроническими дерматитами, аутоиммунными состояниями, длительным приёмом антигистаминных препаратов — это группа повышенного риска.
Именно у таких клиентов вероятность нестандартной иммунной реакции значительно выше.
Камуфляж стрий должен рассматриваться как завершающий этап эстетической коррекции, а не как первичный метод «решения проблемы».
Главный вывод для клиентов
Если у вас есть:
- дерматит
- атопия
- аутоиммунные заболевания
- повышенная чувствительность кожи
- постоянный приём антигистаминных препаратов
обязательно сообщайте об этом специалисту до процедуры.
Даже если кожа внешне выглядит спокойно. Иммунная реакция — это не всегда то, что видно снаружи. Иногда она развивается глубже и проявляется спустя время. Откровенный разговор с мастером до процедуры — это не формальность.
Это элемент вашей безопасности.обязательно сообщайте об этом мастеру до процедуры.
Моя авторская позиция
За годы работы со сложными случаями я всё чаще убеждаюсь: кожа — это не просто поверхность для цвета. Это живая система, которая помнит травмы, воспаления, гормональные колебания и иммунные реакции.
Камуфляж стрий — одна из самых деликатных и недооценённых процедур. Она требует не только технического навыка, но и глубокого понимания дерматологии, иммунологии и биологии рубцовой ткани.
Я не рассматриваю пигментацию растяжек как универсальное решение.
В большинстве случаев работа должна начинаться с восстановления ткани, стабилизации воспаления и оценки рисков. И только после этого можно обсуждать эстетическую коррекцию.
Моя задача как специалиста — не просто выполнить процедуру, а сохранить здоровье кожи и не запустить процесс, который будет сложнее исправить, чем изначальная эстетическая проблема.
Эстетика не может идти впереди биологии.
Именно поэтому в своей практике я выбираю осторожность, диагностику и стратегию — вместо быстрых решений.
С уважением,
Алеся Хохлова
специалист по дермопигментации и работе со сложными случаями
основатель проекта MILLECENTA
Нужно ли сдавать анализ IgE при подозрении на реакцию на пигмент? Если аллергия после камуфляжа растяжек?
Этот вопрос часто возникает у клиентов: «Может, мне сдать IgE, чтобы понять, есть ли аллергия?»
Важно понимать, что общий IgE — это показатель, который чаще всего повышается при аллергии немедленного типа. Это та самая классическая реакция, при которой возникают: быстрый выраженный отёк, крапивница, интенсивный зуд, иногда системные симптомы.
Такие реакции развиваются стремительно и связаны с выбросом гистамина.
Однако в описываемом случае мы видим другую картину: реакция сохраняется уже 6 месяцев, антигистаминные препараты практически не дают эффекта, даже системные гормональные препараты не приводят к выраженному улучшению, нет признаков острой генерализованной аллергии.
Это больше похоже не на IgE-зависимую аллергию, а на клеточную иммунную реакцию или хронический ответ на инородный материал.
А такие механизмы чаще всего не отражаются в уровне общего IgE.
Поэтому анализ IgE может оказаться нормальным и не дать ответа на главный вопрос.
Какие обследования действительно имеют смысл?
Если реакция сохраняется длительно, важно не искать «быстрый анализ», а подойти системно.
Консультация дерматолога
Это первый и обязательный шаг.
Врач оценит характер воспаления, плотность ткани, наличие уплотнений, изменение цвета, признаки гранулематозной реакции.
Иногда клинический осмотр даёт больше информации, чем лабораторные показатели.
Патч-тестирование (кожные аллергопробы)
Если есть подозрение на гиперчувствительность к конкретным компонентам пигмента, патч-тесты могут помочь выявить сенсибилизацию.
Это особенно актуально при:
- хроническом дерматите
- атопическом фоне
- повторяющихся реакциях на косметику
Важно понимать: тестирование проводится не «на пигмент в целом», а на его отдельные компоненты.
Общий анализ крови (в том числе эозинофилы)
Он не подтверждает реакцию на пигмент напрямую, но может показать наличие системного аллергического или воспалительного фона.
С-реактивный белок (CRP) и показатели воспаления
При подозрении на активный воспалительный процесс полезно оценить общий уровень воспалительной активности организма.
Биопсия (в редких случаях)
Если есть подозрение на гранулёму или реакцию на инородное тело, дерматолог может рекомендовать гистологическое исследование ткани.
Это не рутинная процедура, но при хроническом воспалении может дать точный ответ о механизме реакции.
Новости на Facebook
References
- Giulbudagian M, Schreiver I, Singh AV, Laux P, Luch A. Safety of tattoos and permanent make-up: A regulatory view. Arch Toxicol. 2020;94:357–369.
- Wenzel SM, Welzel J, Hafner C, Landthaler M, Bäumler W. Permanent make-up colorants may cause severe skin reactions. Contact Dermatitis. 2010;63:223–227.
- Hauri U. Inks for Tattoos and Permanent Make-Up: Pigments, Preservatives, Aromatic Amines, Polyaromatic Hydrocarbons and Nitrosamines. Swiss National Investigation Campaign; Basel, Switzerland; 2014:1–14.
- Ross EV, Yashar S, Michaud N, et al. Tattoo darkening and nonresponse after laser treatment: A possible chemical explanation. Arch Dermatol. 1999;135:833–838.
- Kluger N. Cutaneous complications related to permanent decorative tattoos: Overview and management. Am J Clin Dermatol. 2017;18:489–499.
Ответственность и образовательный характер статьи
Статья носит образовательный и информационный характер.
Представленные материалы основаны на профессиональных знаниях, практическом опыте автора и анализе актуальных научных источников.
Материал не является медицинской рекомендацией и не заменяет индивидуальную консультацию врача.
В случае наличия заболеваний, кожных реакций, воспалительных состояний или сомнений относительно проведения эстетических процедур рекомендуется обратиться к врачу соответствующей специализации.
Каждый клинический случай требует индивидуальной оценки состояния кожи, сбора анамнеза и осознанного решения как со стороны клиента, так и специалиста.
Автор сохраняет нейтральность в отношении юрисдикционных и институциональных вопросов.